Терапия простудных ринитов в практике участкового педиатра
И.А. Прилепина, к.м.н., доцент кафедры поликлинической педиатрии РМАПО
Государственное образовательное учреждение дополнительного профессионального образования Российская медицинская Академия последипломного образования Росздрава
Острые рецидивирующие и хронические воспаления верхних отделов респираторного тракта являются и одним из наиболее частых заболеваний у детей. В статье приводятся основные сведения о причинах возникновения острых респираторных заболеваний у детей, особенностях строения верхних отделов дыхательных путей, способствующих частым эпизодам инфекций, обсуждаются традиционные для лечения острого ринита положения, а также их частые побочные эффекты, что делает актуальным применение альтернативных способов профилактики и лечения острого ринита пассивными ингаляциями комплексом эфирных масел, обладающих бактерицидным и бактериостатическим действием.
Острые, рецидивирующие и хронические воспаления верхних отделов респираторного тракта являются одними из наиболее частых заболеваний у детей, их удельный вес среди всех острых инфекционныхзаболеваний составляет почти 90%. Самым распространенным заболеванием среди всей ЛОР патологии является ринит [1-4].
Часто основными жалобами пациентов являются: насморк, «заложенность носа» и чихание. И первый возможный диагноз в данной ситуации – острый ринит. В связи с актуальностью данного заболевания, в настоящей публикации разберем основные принципы диагностики, лечения и профилактики острых простудных ринитов.
Для выяснения причины затрудненного носового дыхания, которое ведет к нарушению функционирования всех органов и систем, необходимо проводить дифференциальный диагноз, основанный на результатах комплексного обследования ребенка. Основные методы исследования носа и околоносовых пазух включают: сбор и анализ данных анамнеза, внешних осмотр, пальпацию и перкуссию, переднюю риноскопию. Для дифференциальной диагностики, при недостаточности клинических наблюдений назначают лабораторные и дополнительные методы исследования: общий анализ крови, эндоскопию полости носа, цитологию назального секрета, микробиологическое исследование содержимого полости носа с определением чувствительности патогенов к антибиотикам, идентификацию вируса, ультразвуковое и рентгенологическое обследование, компьютерную томографию.
При сборе анамнеза основное внимание уделяют жалобам (у маленьких детей со слов родителей), моменту развития заболевания и длительности его течения, сезонности его клиники и наличию фоновых заболеваний и наследственной предрасположенности. Каждое заболевание имеет свою клиническую картину.
При внешнем осмотре оценивают цвет и целостность кожных покровов носа и проекций околоносовых пазух, форму носа, состояние области внутреннего угла глаза, глазного яблока и щек. При пальпации и перкуссии определяют наличие болезненности, утолщение кожных покровов и деформацию костей носа и верхней челюсти в области проекций околоносовых пазух.
Педиатрам доступен осмотр передних отделов носа с помощью направленного источника света (фонаря). При этом удается определить наличие, количество, характер и цвет отделяемого в полости носа.
Тщательно собранный эпидемиологический и аллергологический анамнез заболевания; наличие субъективных и объективных (местных и общих) симптомов у пациента позволяют правильно поставить диагноз и назначить лечение.
В ряде случаев необходимо назначить рентгенологическое исследование для выявления травматических повреждений костей и/или исключения синусита. При затруднении установления диагноза необходимо направить пациента на консультацию к оториноларингологу, который, используя доступные ему диагностические методики, выявляет ту патологию, наличие которой педиатр не в состоянии определить.
Для выявления аллергической природы некоторых ЛОР заболеваний необходимо обследование (кожные пробы, цитология назального секрета, клинический анализ периферической крови, иммунный статус, выявление сенсибилизации и т.п.) и консультация аллерголога-иммунолога.
Ринит: этиология, патогенез, классификация, симптомы.
Ринит (rhinitis; греч. rhis, rhinos нос + itis; синоним насморк) - воспаление слизистой оболочки носа, которое выражается одним или несколькими из следующих симптомов: чихание, зуд, заложенность носа, ринорея. Это одно из распространенных заболеваний человека, приводящее к снижению качества жизни, нарушению сна, при затяжном течении приводит к проблемам в обучении детей.
Выделяют несколько форм ринита: инфекционный (вирусный, бактериальный и грибковый), аллергический (интермитирующий и персистирующий) и неаллергический, неинфекционный ринит (NANIPER- Non-Allergic, Non-Infectious Persistent Rhinitis). В зависимости от длительности заболевания ринит подразделяют на острый и хронический.
Острый инфекционный ринит чаще вызывается вирусами (наиболее часто встречается риновирус), хронический - бактериями, реже - грибами; а также рядом химических и физических факторов [1].
Специфические формы инфекционного ринита (при дифтерии, гонорее, склероме, туберкулезе, сифилисе и др.) достаточно редки.
Под неаллергическим, неинфекционным персистирующим ринитом (NANIPER) подразумевают гетерогенную группу назальных нарушений, включающую профессиональный, медикаментозный, гормональный и идиопатический вазомоторный риниты.
Следует помнить, что инфекционные риниты (особенно рецидивирующие) могут приводить в дальнейшем к развитию астмы и хронической обструктивной легочной патологии. Высокочувствительные методики выявляют вирусную этиологию у 80% школьников с симптомами простуды и 50% взрослых с астмой [1,4]. Из-за большого количества возбудителей, которые могут вызывать данное заболевание, четкой сезонности не существует.
Диагностика этого заболевания, как правило, не представляет трудности, если оно сопровождается другими симптомами простуды.
Дифференцировать острый ринит необходимо от аллергического и инфекционного, а также от развившихся его осложнений: синусита, ринофарингита (табл.1).
Дифференциальная диагностика острого ринита
|
Нозология
|
Отличия
|
|
Аллергический ринит
|
1.Данные анамнеза (сезонность развития заболевания или развитие его при контакте ребенка с каким - либо аллергеном). 2. Консультация и обследование аллерголога.
|
|
Инфекционный ринит
|
1.Длительность течения более 7-10 дней.
2.Результаты бактериологического обследования.
|
|
Синусит
|
1.Данные рентгенологического обследования.
2.Консультация оториноларинголога.
|
|
Ринофарингит
|
1.Осмотр глотки.
2.Жалобы на боль или дискомфорт со стороны глотки.
|
В этиологии острого катарального насморка основное значение имеет понижение местной и общей реактивности организма и активация микрофлоры в полости носа. Часто это происходит при общем или местном переохлаждении, которое нарушает защитные нервно-рефлекторные механизмы. Ослабление местного и общего иммунитета при переохлаждении (простуда) всего тела или его частей (ноги, голова и др.) ведет к нарастанию патогенности сапрофитирующих в полости носа микробов, в частности стафилококков, стрептококков и др., особенно у людей, не закаленных к холоду и резким переменам температуры.
Простуде более подвержены дети, со сниженной резистентностью, особенно при наличии хронических заболеваний или часто болеющие.
Гистологические изменения слизистой оболочки носа в основном соответствуют классической картине развития острого воспаления. В первые часы (редко первые сутки) заболевания слизистая оболочка - сухая и гиперемирована, затем образуется обильный серозный выпот, она становится влажной и отечной. Эпителий и субмукозный слой пропитываются лимфоцитами, цилиндрический эпителий теряет реснички, в экссудате увеличивается количество слизи, собственный слой слизистой оболочки постепенно инфильтруется лейкоцитами; под эпителием местами скапливается выпот, отмечаются десквамация эпителия и эрозии слизистой оболочки (рис. 1).
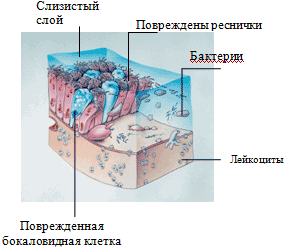
Рис. 1. Повреждение слизистой оболочки
Нередко одновременно в воспалительный процесс вовлекается слизистая оболочка околоносовых пазух в связи со своей однотипностью, при этом диагноз звучит как риносинусит. У детей особенно раннего возраста этот процесс распространяется на слизистую оболочку носоглотки (ринофарингит) и околоносовых пазух (риносинусит).
Для острого катарального ринита характерно острое внезапное начало и поражение сразу обеих половин носа. Лишь при травматическом остром рините процесс может ограничиваться одной половиной носа. В клинике острого катарального ринита выделяют три стадии течения, последовательно переходящие одна в другую: (I) сухая стадия раздражения; (II) стадия серозных выделений и (III) стадия слизисто-гнойных выделений (разрешения) (табл. 2).
|
ХАРАКТЕРИСТИКА
|
КЛИНИЧЕСКИЕ СТАДИИ
|
||
|
(I) Сухая стадия раздражения
|
(II) Стадия серозных выделений
|
(III) Стадия слизисто-гнойных выделений
|
|
|
Длительность
|
Продолжается от нескольких часов до 1-2 сут (редко). |
|
· Наступает на 4-5-й день от начала заболевания, · Спустя 8-14 дней от начала заболевания острый насморк прекращается. |
|
Местные симптомы
|
ü Начинается с ощущения сухости, напряжения, жжения, царапания, щекотания в носу, часто в глотке и гортани, беспокоит чиханье. Дыхание через нос постепенно нарушается, Ухудшается обоняние (респираторная гипосмия), Понижается вкус, Появляется закрытая гнусавость. |
Появляется большое количество прозрачной водянистой жидкости, пропотевающей из сосудов; Затем постепенно увеличивается количество слизи за счет усиления функции бокаловидных клеток и слизистых желез, поэтому отделяемое становится серозно-слизистым; После появления обильного отделяемого из носаисчезают симптомы 1стадии (ощущение сухости, напряжения и жжения в носу), но появляются: · слезотечение, · часто конъюнктивит, · резко нарушается дыхание через нос, · продолжается чиханье, · беспокоят шум ии покалывание в ушах. |
Появляется слизисто-гнойное (вначале сероватое, потом желтоватое и зеленоватое) отделяемое /обусловлено наличием в нем форменных элементов крови - лейкоцитов, лимфацитов, а также отторгшихся эпителиальных клеток и муцина/. В последующие несколько дней количество отделяемого уменьшается. Эти признаки указывают на кульминацию развития острого катарального насморка. припухлость слизистой оболочки исчезает. Носовое дыхание и обоняние восстанавливаются. |
|
Общие симптомы |
ØОдновременно появляются недомогание, познабливание, ØТяжесть и боль в голове, чаще в области лба, ØТемпература тела может повыситься до субфебрильных ØБеспокойство, нарушение ритма сна, бледность, ØНарушается аппетит, вкус, обоняние; Ø Отказ от еды у детей младшего возраста ØНарушается внимание; =>снижается качество жизни |
ØСостояние ухудшается. ØВозможно появление красноты и припухлости кожи входа в нос и верхней губы (отделяемое содержит хлорид натрия и аммиак). |
Состояние больного улучшается:
Øуменьшается головная боль, Øколичество секрета,
Øисчезают неприятные ощущения в носу (чиханье, слезотечение),
Øулучшается носовое дыхание.
|
|
Картина при передней риноскопии
|
· Слизистая оболочка гиперемирована, сухая; · Она постепенно набухает, а носовые ходы суживаются. |
Гиперемия слизистой оболочки выражена меньше, чем в 1 стадии, но она резко отечна, с цианотичным оттенком. |
Определяется снижение гиперемии слизистой оболочки полости носа и отека носовых раковин (особенно нижних); слизисто-гнойные выделения с каждым днем уменьшаются и исчезают полностью |
Клиника обычно ликвидируется на 7-10 день, в противном случае следует заподозрить развитие осложнений (синусита, отита) и направить ребенка на консультацию к оториноларингологу.
Особенно тяжело переносят насморк грудные дети. Острый ринофарингит в раннем детском возрасте имеет ряд особенностей, которые могут отягощать течение заболевания. К ним относятся узость носовых ходов, что в условиях воспаления способствует увеличению заложенности носа, которая не позволяет ребенку нормально сосать грудь. У новорожденного понижена приспособляемость к новым условиям дыхания, носовое отделяемое он не может активно удалять. После нескольких глотков молока ребенок бросает грудь, чтобы вдохнуть воздух, поэтому быстро утомляется и перестает сосать, недоедает, худеет, плохо спит. В этой связи могут появиться признаки нарушения функции желудочно-кишечного тракта (рвота, метеоризм, аэрофагия, понос). Так как дышать ртом при заложенном носе легче с откинутой назад головой, появляется ложный опистотонус с напряжением родничков. В детском возрасте острый ринофарингит часто осложняется острым средним отитом, чему способствуют распространение воспаления из носоглотки на слуховую трубу и возрастная анатомическая особенность - короткая и широкая слуховая труба.
Следующая группа детей, заслуживающая внимание участкового педиатра - это дети, с перинатальными поражениями центральной нервной системы. Повышение внутричерепного давления само по себе может вызывать гиповентиляцию легких, приводящую к недостаточному поступлению кислорода в кровь. Нарушение функции внешнего дыхания при ОРВИ тоже приводит к кислородному голоданию клеток. Особенности сопутствующей патологии (анемия, рахит и др.) у этих детей является серьезным фактором, осложняющим снабжение тканей кислородом в условиях гипоксии. При этом, наиболее чувствительна к гипоксии сама центральная нервная система, особенно кора головного мозга. В силу вышеперечисленных фактов, становится понятно, почему у этих детей резко страдает самочувствие, более выражена общая интоксикация, клинические симптомы яркие и более тяжело протекающие.Часто у детей перинатальной энцефалопатией развиваются бактериальные осложнения, так как они относятся к группе детей со сниженной резистентностью.
Народная мудрость гласит: «Если насморк лечить, он проходит за неделю, если не лечить - за 7 дней». Тем не менее, терапию острого ринита нужно начинать как можно раньше. Необходимо помнить, что со слизистой оболочки полости носа процесс может перейти на слизистую оболочку околоносовых пазух и привести к развитию различных осложнений (орбитальных и внутричерепных). Кроме того, отсутствие лечения или нерациональная терапия может привести к хронизации процесса.
Лечение всегда комплексное, включающее общие и местные мероприятия. Как правило, амбулаторное (табл.3).
Составляющие комплексной терапии при остром рините
|
Тип назначений
|
Препараты и мероприятия |
|
Общие назначения |
1.Постельный режим. 2.Изоляция больного. 3. Обильное питье (теплая вода или молоко). 4. При отсутствии высокой температуры тела (свыше 38 °С) – горячие ножные ванны 5. При высокой температуре тела жаропонижающие средства (Панадол детский, Эффералган и т.п.). |
|
Местные назначения |
1.Очищение полости носа от слизи (высмаркивание, отсасывание слизи с помощью специальных соплеотсосов или промывание препаратами на основе морской воды. 2.Сосудосуживающие капли в нос короткой и средней продолжительности действия в течение первых 3-5 дней, а затем антибактериальные средства (раствор мирамистина, соки растений, препараты на основе серебра). 3. Ароматерапия (аэрофитотерапия). |
Рационально назначать постельный режим, больному лучше находиться в комнате с теплым и увлажненным воздухом - это уменьшает тягостное ощущение сухости, напряжения и жжения в носу. Диета не должна быть раздражающей, исключить пищу содержащую ароматизаторы или красители, они усиливают проявления ринита (за счет усиления аллергического компонента) у маленьких детей. Рекомендуется обильное теплое питье (молоко, клюквенный морс и др.).
Нужно следить за своевременностью физиологических отправлений (стул, мочеиспускание).
В период закупорки носовых ходов рекомендуется не пытаться насильственно дышать носом; сморкаться следует без большого усилия и одномоментно только через одну половину носа, чтобы не забрасывать патологическое отделяемое через слуховые трубы в среднее yxо.
Абортивное течение острого катарального насморка в первые дни можно вызвать применением рефлекторной отвлекающей терапии: при отсутствии повышенной температуры тела (горячие ножные ванны).
В первые часы заболевания установить этиологически значимый фактор достаточно сложно, а самочувствие пациента диктует необходимость начала симптоматической терапии.
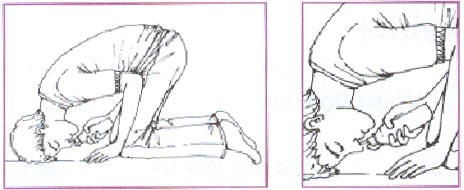
При рините введение капель в полость носа нужно осуществлять в определенном положении для повышения площади контакта с лекарственным веществом и попадании его в область соустьев с околоносовыми пазухами (рис. 2.), или в положении лежа на спине со свешивающейся вниз и назад головой.
Введению носовых капель должно предшествовать освобождение полости носа от назального секрета путем сморкания, отсасывания слизи с помощью специальных соплеотсосов или промывания (ирригация раствором морской воды, пульверизация физиологическим раствором). Физиологический раствор и препараты на основе морской воды – удаляют возбудителей со слизистых дыхательных путей, по сути это элиминационная терапия.
Применение лекарственных средств, купирующих насморк при ОРВИ, не только улучшает самочувствие ребенка, но и предупреждает развитие возможных осложнений. С этой целью используются препараты, вызывающие вазоконстрикцию сосудов слизистых носа. Эти сосудосуживающие лекарственные средства называют назальными деконгестантами (дословный перевод – «устраняющие гиперемию и застой в носу», от англ. congestion - закупорка, застой, гиперемия). В зависимости от способа применения различают системные и местные деконгестанты. В педиатрической практике используются преимущественно местные деконгестанты.
При этом в последние годы при ОРВИ практически не применяются препараты, содержащие адреналин и эфедрин, а предпочтение отдается имидазолинам. К имидазолинам относятся такие препараты, как оксиметазолин, ксилометазолин, тетризолин, инданазолин и нафазолин. Имидазолины являются α2-адреномиметическими лекарственными средствами. При их использовании активируются α2-адренорецепторы сосудов слизистой носа, что приводит к назальной вазоконстрикции. Благодаря этому уменьшаются гиперемия и отек слизистой, снижается уровень назальной секреции, восстанавливается отток слизи из параназальных синусов, что приводит к нормализации в них давления. При этом купируется насморк, улучшается носовое дыхание и исчезает чувство «заложенности». Кроме этого, уменьшение отека слизистой в области глоточного устья слуховой трубы способствует адекватной аэрации среднего уха. Однако несмотря на сходный механизм действия, анализируемые препараты имеют существенные отличия, которые и определяют их клиническую эффективность. В зависимости от продолжительности антиконгестивного эффекта выделяют препараты короткого, среднего и длительного действия.
Производные нафазолина, тетризолина, инданазолин характеризуются непродолжительным сохранением сосудосуживающего эффекта (не более 4-6 часов), что требует более частого их использования - до 4 раз в сутки. Среди всех назальных деконгестантов эти препараты оказывают наибольшее токсическое действие на клетки реснитчатого эпителия слизистых носа. В целом в последние годы сосудосуживающие препараты короткого действия у детей используются все реже.
К назальным деконгестантам средней продолжительности действия (до 8-10 часов) относятся производные ксилометазолина. Учитывая продолжительность действия препаратов, кратность их применения не должна превышать 3 раз в сутки.
Важно помнить, что большинство вазоконстрикторов не рекомендуется применять длительными курсами, более 7 дней подряд. Не следует превышать указанные в аннотации дозы, особенно это касается препаратов в форме носовых капель, трудно поддающихся дозировке.
При длительном приеме или превышении дозировки возможны следующие побочные и нежелательные эффекты назальных деконгестантов [6]: преходящее ощущение жжения, сухости в полости носа и носоглотки; синдром "рикошета" (rebound-syndrome); нарушение вегетативной регуляции сосудов и желез полости носа с развитием назальной гиперреактивности, медикаментозного ринита; угнетение секреторной функции и микроциркуляции, развитие атрофического ринита; системное симпатомиметическое действие (возбуждение, головная боль, бессонница, тошнота, сердцебиение, повышение артериального давления, тремор, повышение внутриглазного давления); возможно развитие аллергических реакций [7]. Отравления деконгестантами составляют в среднем 23% всех медикаментозных интоксикаций. Ежегодно их частота увеличивается [8].
Назальные деконгестанты быстро и эффективно ликвидируют симптомы заложенности носа и ринореи, чем обусловлена их высокая популярность у населения. Большинство деконгестантов продаются в отделах безрецептурного отпуска и многие больные применяют их самостоятельно, без предварительной консультации с врачом. Часто родители не знают, что есть нежелательные побочные эффекты,применяются бесконтрольно, используя «взрослые» дозировки. Именно с этим связано большое количество осложнений и осторожность специалистов к этой группе препаратов.
Необходимо отметить, что основной проблемой применения местных сосудосуживающих средств является "высушивание слизистой" оболочки носа. Это побочное действие часто является причиной развития бактериального процесса в околоносовых пазухах.
При слизисто-гнойном отделяемом из носа назначают местные антибактериальные спреи. С целью разжижения густого и вязкого секрета рекомендуется введение N-ацетилцистеина.
Сосудосуживающим эффектом при рините также обладают антигистаминные препараты I поколения.
Целесообразным в детской практике, как альтернативный вариант симптоматического лечения острого ринита, является проведение ароматерапии (аэрофитотерапии), особенно у детей раннего возраста [9]. При проведении ароматерапии (аэрофитотерапии) подбор эфирных масел или их композиций проводится индивидуально и зависит от вида отклонений в состоянии здоровья, определяемого у каждого конкретного ребенка [10].
Педиатром проводится тщательный сбор и анализ анамнестических данных, включая генеалогический анамнез детей. Особое внимание следует уделять наличию у ребенка или в семье аллергических заболеваний, поллинозов, реакции на цветение трав, непереносимости запахов. Если отягощенности по аллергологическому анамнезу нет, то применение ароматерапии у детей раннего возраста возможно как моно-, или как средство в комплексной терапии острых ринитов и при ОРВИ.
Эфирные масла мало токсичны, хорошо изучены в химическом отношении, являются сложными смесями биологически активных органических соединений, относящихся к классу терпенов и терпеноидов. Эфирные масла в разной степени обладают антибактериальными, антивирусными, противовоспалительными, спазмо- и бронхолитическими, седативными, тонизирующими, анальгезирующими, гипо- и гипертензивными, иммуномодулирующими свойствами [10].
Применение эфирных ингаляций в домашних условиях можно проводить сегодня без специальных аппаратов. Для этого можно использовать масло мяты, эвкалипта, лаванды, шалфея, различные композиции эфирных масел (например, Олбас). Используемое масло (несколько капель) наносят на платок или одежду ребенка. Эфирные масла в этом случае используются в виде ненасыщенных паров в контролируемых концентрациях, безвредных для детского организма. Также несколько капель масла можно нанести на ватный тампон и положить в изголовье постели ребенка и оставить на ночь.
Для большей эффективности ароматерапия при острых ринитах должна начинаться при первых проявлениях болезни, что может оборвать дальнейшее развитие болезненного процесса или способствовать более легкому его течению [11].
Более 30 лет в странах Европы используют препарат на основе растительных масел – Олбас. Уже несколько лет данный препарат продается в России. Положительное действие его на слизистую носа доказано клиническими исследованиями врачей Европы и России [9,11].
Клинические исследования показали его эффективность для облегчения симптомов простуды.
a) пары мятного масла - обладают бодрящим и болеутоляющим эффектом. В полости носа – оказывают дезодорирующий (освежающий) и легкий антисептический эффект. Введение ментола не приводит к уменьшению отека носовых раковин и расширению носовых ходов, однако его воздействие вызывает ощущение улучшения носового дыхания. Это происходит в результате воздействия ментола на холодовые клетки (рецепторы) слизистой оболочки носа [11,12,13].
b) масло эвкалиптовое – один из сильнейших антисептиков в группе эфирных масел, оказывает иммуностимулирующее действие.
c) масло каепутовое - легкое болеутоляющее, антимикробное, ветрогонное, отхаркивающее, жаропонижающее и тонизирующее действие. Обладает высокой гермисидной активностью по отношению к Staphylococcus aureus.
d) левоментол - легкий местный анестетик, отхаркивающее и тонизирющее действие.
e) масло винтергриновое (гаультерии лежачей или зимолюбки) оказывает противовоспалительный и тонизирующий эффекты.
f) можжевеловое масло обладает противомикробными свойствами.
g) гвоздичное масло обладает антисептическим и болеутоляющим, действием.
По результатам исследований ряда авторов ингаляции масел Олбас, являются безопасным и достаточно эффективным методом лечения насморка, при этом отмечается положительное влияние на эмоционально-поведенческие реакции детей: уменьшаются гипердинамические нарушения, улучшается сон, аппетит. Отмечается сокращение длительности заболевания на 1-2 дня. Не зафиксировано негативного влияния масла Олбас на обонятельную чувствительность.
Ингаляции эфирными маслами позволяют проводить не только лечение, но и профилактику простудных заболеваний, так как эфирные масла обладают противомикробным действием. По данным клинических исследований при ежедневном применении Олбаса в течение 60 дней в сезон повышения заболеваемости респираторными инфекциями (февраль-март) количество простудных заболеваний снижается в 2,2 раза. На фоне ингаляций препаратом «Олбас» по сравнению с аналогичным периодом прошлого года число не заболевших детей увеличилось на 34%, в то время как в контрольной группе (не принимавшей никак препаратов) не болевших детей не было, прием препарата «Олбас» в 16% случаев снизил заболеваемость. Переносимость препарата отмечена как хорошая, и лишь у 2% начало приема препарата вызвало появление аллергической реакции (кожная сыпь), приведшей к отмене препарата [14].
Таким образом, в настоящее время в арсенале врачей-педиатров имеются эффективные препараты, рациональное применение которых позволяет быстро купировать клинические проявления воспаления слизистой носоглотки при ОРВИ, что не только улучшает самочувствие, но и предупреждает развитие возможных осложнений.
Профилактика. Меры профилактики ринитов должны включать: санацию верхних дыхательных путей, мероприятия по восстановлению носового дыхания (дыхательная гимнастика и др.), закаливающие процедуры (физкультура, водные процедуры, солнечные и воздушные ванны) и общеукрепляющие воздействия.
1. Острые респираторные заболевания у детей: лечение и профилактика/ Научно–практическая программа Союза педиатров России. – М.: Международный Фонд охраны здоровья матери и ребенка, 2002. – 69 с.
2. Таточенко В.К. Практическая пульмонология детского возраста. М., 2005.
3. Red Book: 2000. Report of the Committee on Infection Diseases. 25rd: American Academy of Pediatrics, 2000, 855 p.
4. Самсыгина Г.А.. Богомильский М.Р. инфекции респираторного тракта у детей раннего возраста.- М.:Миклош.-268с.
5. Таточенко В.К. Педиатру на каждый день. М., 2007.
6. Рязанцев С.В. Современные деконгестанты в комплексной терапии острых и хронических заболеваний ЛОР-органов. Российская оториноларингология. 2005. №6 (19),
7. Международный консенсус в лечении аллергического ринита (Версия Европейской Академии аллергологии и клинической иммунологии, 2000) // Рос. ринол.- 2000. - №3. - С. 5-23.
8. Фадеев А.А., Демченко В.И. Острые отравления назальными сосудосуживающими препаратами у детей// Детская больница.- 2007.- №1.-с.41-44.
9. Радциг Е.Ю., Ермилова Н.В., Сапаева Н.В.Симптоматическая терапия острых ринитов у детей. Лечащий врач.-2007.-№ 4,с.82-83.
10. Макарова З.С. Фитотерапия и ароматерапия в оздоровлении детей раннего возраста. Практические рекомендации.М.-2007.
11. Корсун В., Корсун Е. Профилактика и фитолечение насморка: актуальное состояние проблемы сегодня. Врач.- 2006.- №12, с.
12. Eccles R., Jawad M.S., Morris S. Olfactory and trigeminal thresholds and nasal resistance to airflow // Acta Otolaryngol. - 1989 - Vol.108, № 3-4.-Р. 268-273.
13. А. Г. Чучалин. Рациональная фармакотерапия заболеваний органов дыхания. Руководство для практикующих врачей.М.2004.41с.260,277-282
14. Радциг Е.Ю., Богомильский М.Р., Ермилова Н.В. Ингаляции эфирными маслами - способ профилактики респираторных вирусных инфекций в организованных детских коллективах. // Лечащий врач. — 2009. — N 9 . — С. 92-94.
ПОЖАЛУЙСТА, ОСТАВЬТЕ ВАШЕ МНЕНИЕ О СТАТЬЕ В КОММЕНТАРИЯХ
АптекиБольницыСкорая медицинская помощьПоликлиники |
ДиспансерыАкушерство и Гинекология |
Медицинские центрыСервис онлайн записи к врачу |
